"Die schlimmste" Wohlstandskrankheit: Nach zehn Jahren des Wartens endlich ein neues Medikament | Zhiliao
Wenn man über Stoffwechselkrankheiten spricht, denken viele wahrscheinlich zuerst an Diabetes und Hyperlipidämie. In den vergangenen Jahren haben sowohl Pharmaunternehmen als auch Investorinstitutionen unzählige Mittel und Anstrengungen in diesen Bereich investiert. Von dem Blockbuster Semaglutid (GLP-1), das den dänischen BIP im Alleingang ankurbelte, bis hin zur langwirksamen Cholesterinsenkungsspritze Inclisiran mit einem Preis von Tausenden Euro, die „täglich 200 neue Patienten“ gewinnen kann, haben Stoffwechselkrankheiten immer wieder 100-Millionen-Märkte für die Pharmaindustrie geschaffen.
Im Vergleich zu diesen viel diskutierten Krankheiten beachten jedoch nur wenige das Gicht- und Hyperurikämie-Problem, das längst die zweithäufigste Stoffwechselkrankheit ist und seit fast 10 Jahren kein neues Medikament mehr auf den Markt gekommen ist.
Laut einem Bericht von Ping An Securities steigt die Gichtrate im Inland mit Veränderungen der Ernährungsstruktur und des Lebensstils weiter an. 2020 betrug die Anzahl der Gicht- und Hyperurikämie-Patienten im Inland etwa 180 Millionen, und bis 2030 könnte diese Zahl auf 240 Millionen steigen. Zudem „nimmt das Erkrankungsalter zusehends ab“.
Aus therapeutischer Sicht ist Gicht keineswegs unheilbar; jedoch hatten frühere Produkte mehr oder weniger Nebenwirkungen. Erst kürzlich wurde das Medikament Dotinurad von Eisai zur Behandlung von Gicht mit Hyperurikämie in China zugelassen, womit diese „Lücke“ vorübergehend geschlossen wurde.
Wie wird sich das Eintreffen des neuen Medikaments auf den Gichtmarkt auswirken?
Gichtmedikamente, nach zehn Jahren endlich "neu"
Das Auftreten von Gicht steht in engem Zusammenhang mit den Essgewohnheiten. Deshalb wurde Gicht in der Vergangenheit oft als „Wohlstandskrankheit“ angesehen, die nur Menschen mit gutem Lebensstandard betrifft. Doch mit der Verbesserung der Lebensbedingungen begeistern sich die Arbeitenden für Grillabende und Bier, und junge Menschen lieben Limonade, sodass Gicht zunehmend gleichmäßig über alle Altersgruppen „zurücksticht“.
Wenn man den Grund untersucht, ist die Ansammlung von Harnsäure die Ursache und das Auftreten von Gicht die Wirkung. In unserem Körper stimulieren die Ablagerungen von Harnsäurekristallen den Körper, Abwehrmechanismen zu starten, wobei weiße Blutkörperchen die Harnsäurekristalle aufnehmen und entzündungsfördernde Substanzen freisetzen, die zu typischen Symptomen führen.
Daher ist die Hemmung der Harnsäureproduktion eine der geläufigsten Methoden zur Behandlung von Gicht, und diese Medikamente werden als Xanthinoxidase-Hemmer (XOIs) bezeichnet. Derzeit ist auf dem heimischen Markt das am häufigsten eingesetzte Medikament zur Behandlung von Gicht Febuxostat, das genau auf diesem Prinzip beruht. Seit es 2013 zugelassen wurde, hat sich das Medikament kontinuierlich gut verkauft, bis es 2020 durch die zentrale Beschaffung einen Preissturz von etwa 10 RMB pro Tablette (40 mg) auf rund 1 RMB erlebte, was den Markt deutlich schrumpfen ließ.
Den Statistiken der PDB-Datenbank zufolge beliefen sich 2020 die Umsätze von Febuxostat in Mustereinrichtungen, die hauptsächlich auf zweit- und drittklassige Krankenhäuser ausgerichtet sind, noch auf 400 Millionen RMB. Doch bereits 2021 waren sie auf etwas mehr als 100 Millionen RMB gesunken.
Doch während Preissenkungen den Patienten letztlich zugutekommen, ist das Hauptproblem, dass Medikamente wie Febuxostat in Bezug auf die Wirksamkeit nicht ausgereift sind. Erhebungen zeigen, dass etwa 40% bis 60% der Patienten nach der Einnahme ihre Harnsäurewerte nicht effektiv kontrollieren können; außerdem ist die Sicherheit des Medikaments umstritten. 2019 sprach die FDA sogar eine Black-Box-Warnung aus und forderte darauf hinzuweisen, dass das Medikament das Risiko kardiovaskulären Todes erhöhen und zu Gichtanfällen, Leberschäden und schweren Hautallergien führen könnte.
Anders ausgedrückt: Es beschädigt die Leber, wenn man es nimmt, und möglicherweise die Nieren, wenn man es nicht nimmt.
Doch nun, mit der Einführung von Dotinurad von Eisai, könnten Gichtpatienten nicht länger in diesem Dilemma stecken bleiben.
In China führte Eisai eine Phase-3-Studie durch, um die Wirksamkeit von Dotinurad im Vergleich zu Febuxostat bei der Behandlung von Gicht zu evaluieren. In die Studie wurden insgesamt 451 Gichtpatienten aufgenommen, die randomisiert in die Dotinurad-Gruppe (4 mg Dosis) und die Febuxostat-Gruppe (40 mg Dosis) aufgeteilt wurden. Verglichen wurde der Anteil der Patienten, die nach 24-wöchiger Behandlung mit beiden Medikamenten einen Harnsäurewert von ≤6,0 mg/dL erreichten.
Die Ergebnisse zeigten, dass nach 24 Wochen Behandlung mit 4 mg Dotinurad der Anteil der Patienten, deren Harnsäurewerte ≤6 mg/dL (360 µmol/L) betrugen, 73,6% erreichte, während dies in der Febuxostat-Gruppe nur 38,1% waren; zudem zeigte eine andere Phase-3-Studie in Japan, dass nach 58-wöchiger Behandlung mit Dotinurad alle Patienten mit Hyperurikämie (mit oder ohne Gicht) Harnsäurewerte ≤6 mg erreichten.
Das bedeutet, dass Dotinurad eine höhere Rate der Harnsäurekontrolle aufweist als Febuxostat. Noch wichtiger ist, dass die Langzeitanwendung von Dotinurad keine signifikanten Auswirkungen auf die Nierenfunktion hat und keine klinisch relevanten Auswirkungen auf die Leberfunktion.
Lange Zeit wurden die Bedürfnisse von Gichtpatienten klinisch nicht erfüllt. Diese „Lücke“ wird zwangsläufig einen neuen blauen Ozean des Stoffwechselmarktes schaffen, und die schnelle Überwindung von Sicherheitsproblemen wird entscheidend für den Erfolg sein.
Angesichts der aktuellen Marktentwicklung könnte Dotinurad derjenige mit dem größten Potenzial sein.
Hinter Dotinurad, 50 Jahre langer Weg des Gicht-Zielproteins
Warum kann Dotinurad solche sprunghaften Behandlungsergebnisse erzielen? Der Grund liegt vermutlich in seinem Wirkmechanismus.
Obwohl es ebenfalls gegen Harnsäure wirkt, hat es einen anderen Mechanismus. Wenn man sagt, dass Febuxostat und ähnliche XOI-Medikamente die Harnsäureproduktion an der Quelle stoppen; zielt Dotinurad als Probenecid-artiges Mittel darauf ab, die bereits vorhandene Harnsäure „verschwinden“ zu lassen.
Konkret inhibiert Dotinurad selektiv das Transportprotein URAT1, das für die Resorption von Harnsäure in den Nieren verantwortlich ist, wodurch die Resorption von Harnsäure gehemmt und der Harnsäurespiegel im Blut gesenkt wird. Ursprünglich wurde das Medikament von Fuji Pharmaceuticals entwickelt und 2020 erwarb Eisai die exklusiven Rechte zur Entwicklung und Vermarktung in China.
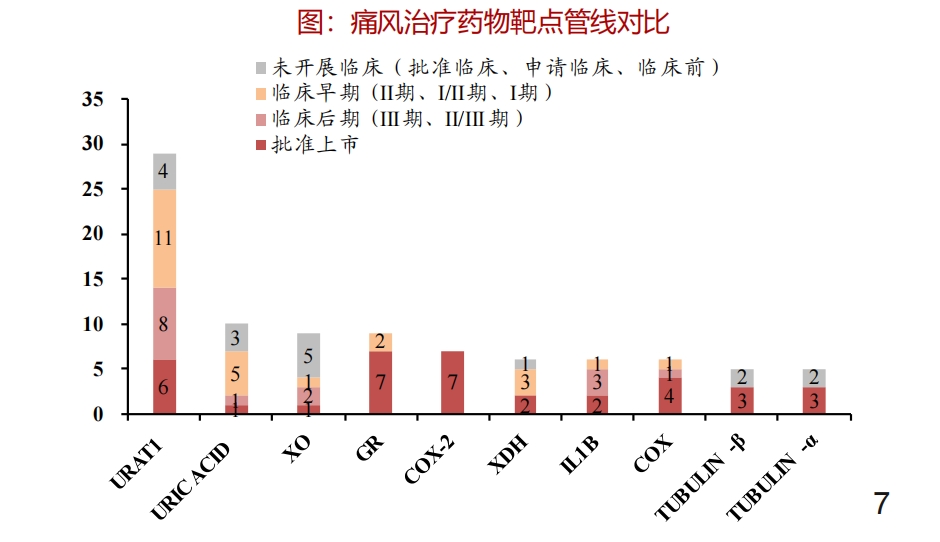
URAT1 ist im Körper dafür verantwortlich, „den Großteil der Harnsäuresalze zu resorbieren“, was etwa 90% der Harnsäureresorption vermittelt. Im Vergleich zu anderen Transportproteinen hat es eine höhere Affinität und Effizienz bei der Resorption von Harnsäure, was URAT1 zu einem der „heißesten“ Zielproteine in der Forschung zu Medikamenten gegen Hyperurikämie/Gicht macht.
Laut einem Bericht von Zheshang Securities sind derzeit etwa 30 URAT1-Medikamente zur Behandlung von Gicht in der Entwicklung oder bereits auf dem Markt, weit mehr als Medikamente, die auf andere Zielproteine abzielen.
Bildquelle: Zheshang Securities
Auch wenn heute Dotinurad der repräsentative Wirkstoff für Probenecid-artige Medikamente ist, gab es in den fast 50 Jahren seit dem Erscheinen des URAT1-Targets viele Produkte, die wiederholt zugelassen und vom Markt genommen wurden, hauptsächlich wegen Sicherheitsproblemen.
1971 wurde der erste URAT1-Hemmer Benzbromaron in Deutschland zugelassen, aber später gab es weltweit Berichte über hepatotoxische Probleme, unter anderem in den Niederlanden und Japan. Daher hat die FDA, als globales Leitbild für Arzneimittelzulassungen, das Medikament wegen „schwerwiegender Leberrisiken“ niemals zugelassen. Um das Jahr 2000 verschwand Benzbromaron dann vom Markt.
In dieser „ruhigen“ Zeit wurden XOI-Medikamente kurzfristig zum Forschungsschwerpunkt im Bereich Gicht, bis 2015 der weltweit zweite URAT1-Hemmer Lesinurad auf den Markt kam, der neue Hoffnungsträger wurde.
Basierend auf den damals veröffentlichten klinischen Daten zeigte das Medikament nicht nur eine signifikante Wirksamkeit, sondern auch eine gute Sicherheit, sodass es sogar bei Patienten mit Nierenversagen eingesetzt werden konnte.
Diese beeindruckenden Daten zogen die Aufmerksamkeit großer Pharmaunternehmen auf sich, und die Originalfirma von Lesinurad wurde später für fast 1,3 Milliarden US-Dollar von AstraZeneca übernommen, wobei ihr "Me Too"-Medikament ein beliebter Nachfolger für die spätere Entwicklung wurde.
Doch letztendlich entging auch Lesinurad nicht seinen Sicherheitsmängeln und erhielt von der FDA eine Black-Box-Warnung.
Interessanterweise wurden während dieser Zeit die Ursachen für die hepatotoxischen Effekte von Benzbromaron allmählich von der Wissenschaft bestätigt und verbessert, und das so neu konzipierte Medikament kam unter dem Namen Dotinurad wieder auf den Markt.
Nach einer langen Reise schließt sich der Kreis endlich mit einem erfolgreichen Abschluss.
Die Geschichte der Entwicklung des URAT1-Targets ist eigentlich ein Spiegelbild vieler Arzneimittelentwicklungen in der Pharmaindustrie. Der ständige Prozess des Abreißens, Wiederaufbaus, Vorwärtskommens und Übertreffens repräsentiert vermutlich den wahren Sinn von „Folge“.
Mehrere einheimische Pharmaunternehmen treten in den Markt ein, neuer URAT1-Hemmer Wettbewerb intensiv
Das Schicksal der drei ersten Produkte ist zwar besiegelt, aber die Erforschung des URAT1-Targets geht weiter - inzwischen sind chinesische Pharmaunternehmen ein wichtiger Teil dieser Bestrebungen.
Laut einem Bericht von Ping An Securities gibt es weltweit mindestens 20 in der Pipeline befindliche kleine Moleküle zur Behandlung von Hyperurikämie/Gicht, wobei URAT1-Hemmer den Hauptanteil ausmachen. In China gehören Unternehmen mit führendem Fortschritt in der URAT1-Hemmer-Forschung zu Hengrui Medicine mit SHR4640 (Phase III in China), Yingli Pharma mit YL-90148 (Phase III in China), Sinovent mit XNW3009 (Phase III in China) und New Element Medicine mit ABP-671 (Phase IIb/III in China).
Bildquelle: Bericht von Ping An Securities
Diese Teilnehmer spiegeln mehr oder weniger die „erste Generation“ wider.
Zum Beispiel basiert Hengrui Medicine's SHR4640 auf einem modifizierten Lesinurad. 2019 hatte es bereits klinische Studien der Phase III zur Monotherapie bei Patienten mit primärer Gicht und Hyperurikämie eingeleitet, aber der Fortschritt wurde nicht aktualisiert; 2022 wurde eine Phase II-Studie zur Kombination mit Febuxostat gestartet, die möglicherweise darauf abzielt, Sicherheitsprobleme durch eine kombinierte Behandlung zu lösen.
Ein weiteres Beispiel ist Sinovents XNW3009, das mit Dotinurad verglichen wird. Daten aus der Phase-II-Studie zeigen, dass die 0,5-mg-Dosisgruppe von XNW3009 nach jeder Gabe bei über 72% der Probanden Serumharnsäurekonzentrationen von ≤360 umol/L erreicht, was bereits besser ist als die Kontrollgruppe mit Benzbromaron. Zudem hat es eine gute Verträglichkeit und die Nebenwirkungen sind meist milde Grad-1-2-Ereignisse, ohne offensichtliche hepatische oder renale toxische Effekte.
Außerdem gibt es neben diesen „verbesserten“ Produkten auch weitere Erkundungen anderer Wirkmechanismen. Beispielsweise wird die IL-1-Familie als „neue Option“ zur Behandlung von goutartiger Arthritis angesehen. Dies liegt daran, dass während der Entzündungsreaktionen bei Gicht große Mengen an IL-1α, IL-1β und anderen entzündlichen Zytokinen produziert werden.
Unternehmen, die diesen Forschungsweg verfolgen, umfassen J&J und CNBG, die im Allgemeinen bereits Studien der Phase III erreicht haben.
Es ist vorhersehbar, dass der Markt für die Behandlung von Gichtmedikamenten immer reichhaltiger wird. Der nächste Blockbuster könnte sich bereits darunter befinden.
Referenzen:
Ping An Securities „Panoramic View of the Hyperuricemia and Gout Industry – Domestic millions of gout patients, urgently in need of ‚efficacious and safe‘ new drugs“